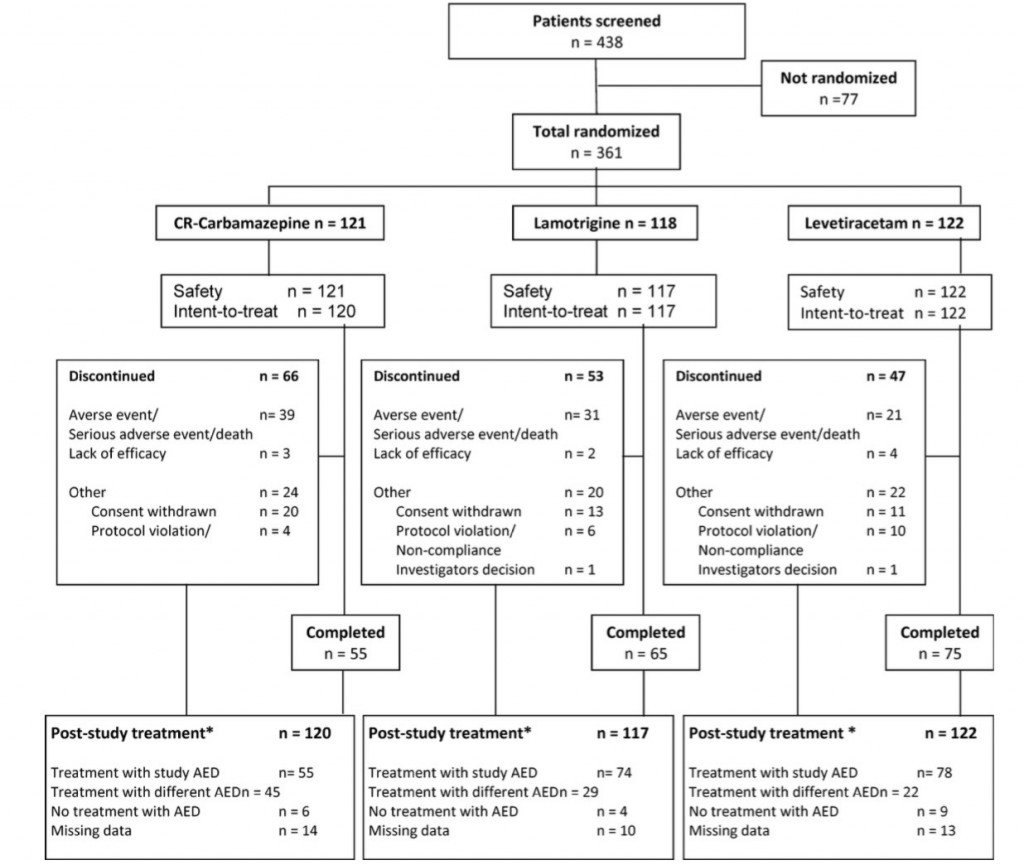
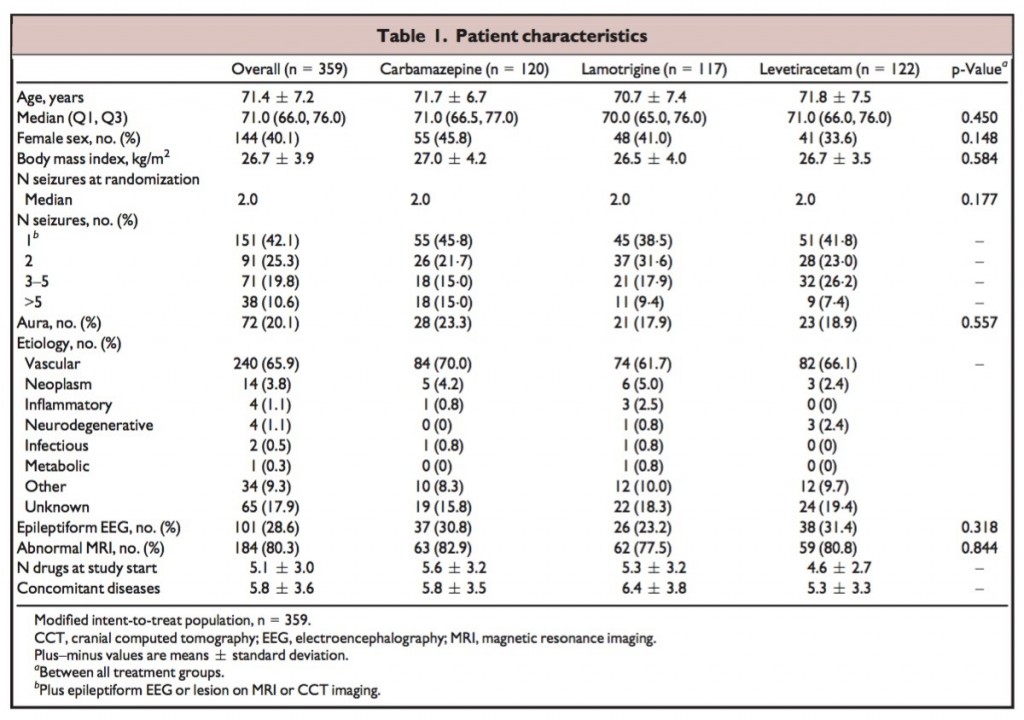
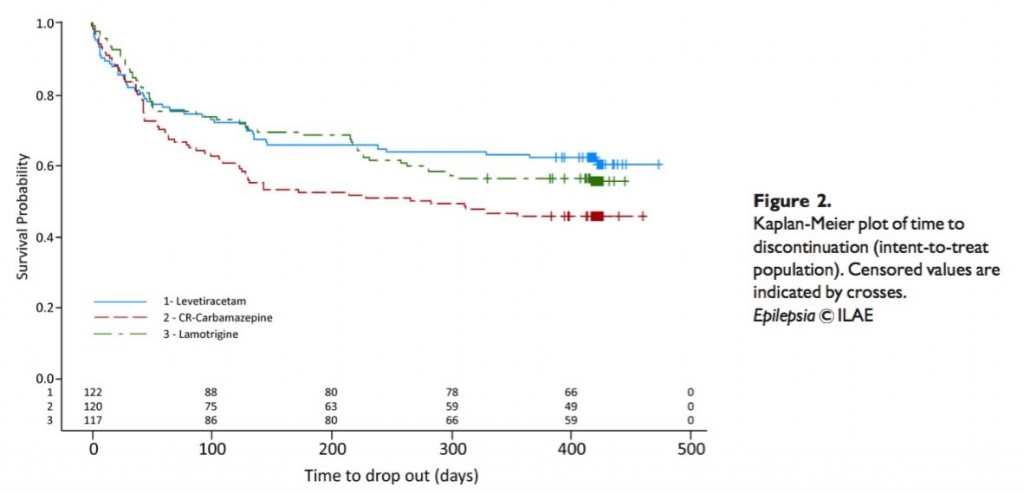
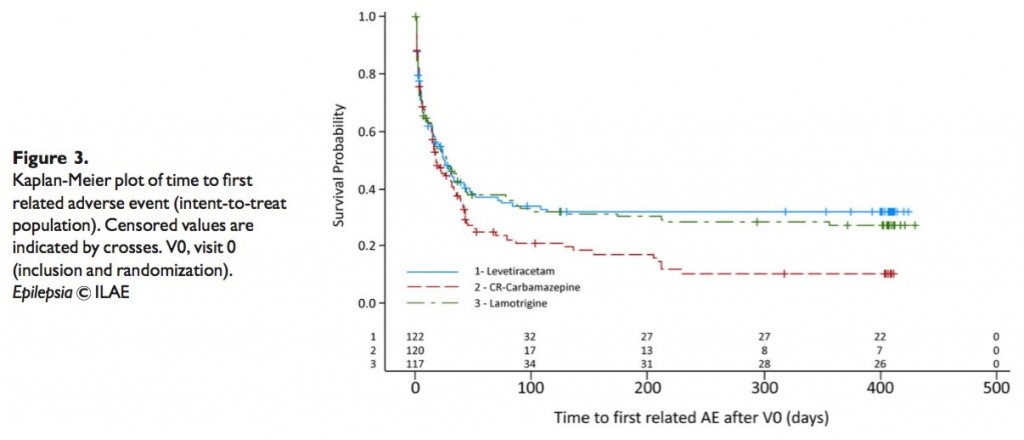
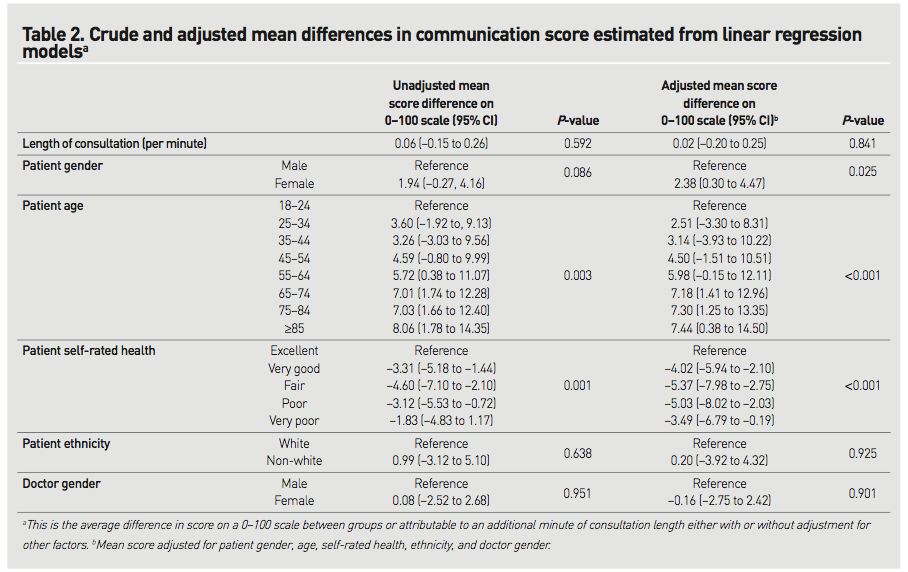
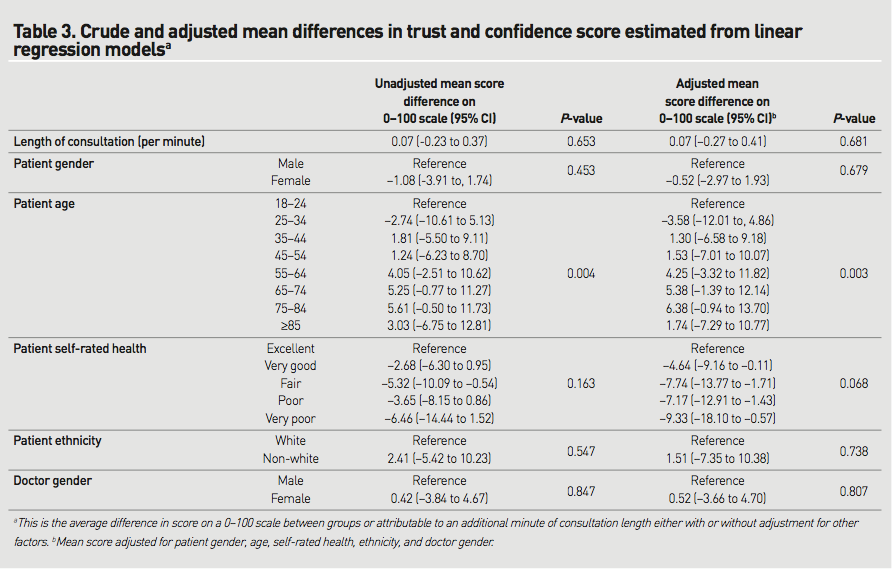
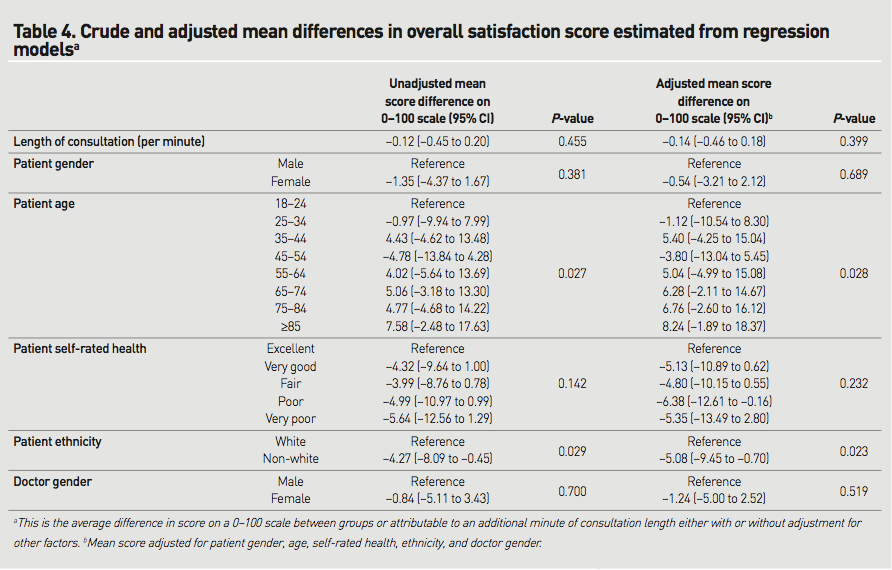
STEP1 臨床患者に即したPI(E)CO
【評価を行った日付】
2016年12月11日
【臨床状況のサマリー】
片側膝関節水腫によるADL低下のため訪問診療を開始したばかりの93歳女性。関節水腫は整形外科で診断・治療を受け、訪問リハビリテーションも行い独歩が可能な程度には回復傾向。認知症(詳細は未評価だが重度には相当)、脂質異常症、高血圧はあるが訪問開始時点で内服薬はなし。隣の家に住む娘が介護しながら独居で生活している。娘が監視カメラで様子を見守っているが、夜間不眠があり一晩中うろうろ動いていていることがあり、娘も心配で眠れないとのことで以前効果があったというレンドルミン処方を希望された。レンドルミンを開始したが効果がなかったため、睡眠リズムを整えるラメルテオンであれば転倒の大きなリスクにはならずに状況を改善できる可能性があるかと考え論文を調べた。
P;高齢(65歳以上)の不眠症患者に
I(E);ラメルテオンを投与すると
C;プラセボ薬を投与したときと比べ
O:睡眠時間は増えるか / 転倒など有害な副作用は増えるか
STEP2 検索して見つけた文献の名前
【見つけた論文】
A 2-night, 3-period, crossover study of ramelteon’s efficacy and safety in older adults with chronic insomnia
STEP3;論文の評価
STEP3-1.論文のPECOは患者のPECOと合致するか?
P;65歳以上の高齢者に
組み入れ基準…最低3か月続く週3-4晩の不眠を伴うDSM-Ⅳで診断される特発性不眠症患者で、不眠に起因する日中の障害や悩みを抱え、
BMI18~34、自己申告の就寝時間が午後8:30~午前12時の者
除外基準…1年以内に重大な精神または医学的疾患、5日以内に睡眠サイクルに影響しうる薬・サプリメントを服用、3週間以内に他に中枢神経に
作用する薬を服用、3か月以内に睡眠に影響を及ぼしうる食事や運動や就労状況の著しい変化、7日以内に3回以上時差の境界線を越えた
I(E);ラメルテオン4mgまたは8mgを投与すると、
C;プラセボ薬を投与した場合に比べ、
O;治療効果…入眠までにかかった時間、全睡眠時間、睡眠効率、中途覚醒の回数、睡眠開始から覚醒までの時間、自己申告の評価(sSL,sTST,sNAW,
睡眠に戻るまでの困難さ、主観的睡眠の質)が改善するか
副作用…残存薬理効果や副作用は増加するか
→患者のPECOと (合致する ・ 多少異なるがOK ・ 大きく異なるため不適切)
STEP3-2 論文の研究デザインの評価;内的妥当性の評価
①研究方法がRCTになっているか?隠蔽化と盲検化はされているか?
→ランダム割り付けが ( されている ・ されていない )※ただし方法は記載なし
→隠蔽化が( されている ・ されていない ・ 不明 )
→盲検化が( されている ・ 一部されている ・ されていない ・記載なし )※ただし盲検の対象が何なのか記載なし
実際のTableで介入群と対照群は同じような集団になっているか?
→( 介入群・対照群の検討なし )
② 解析方法はITT(intention to treat)か?
→そもそも脱落者なし
STEP3-3 論文で見いだされた結果の評価
Outcomeについて、以下の値を確認する
【① 治療効果の有無; P値を確認する】
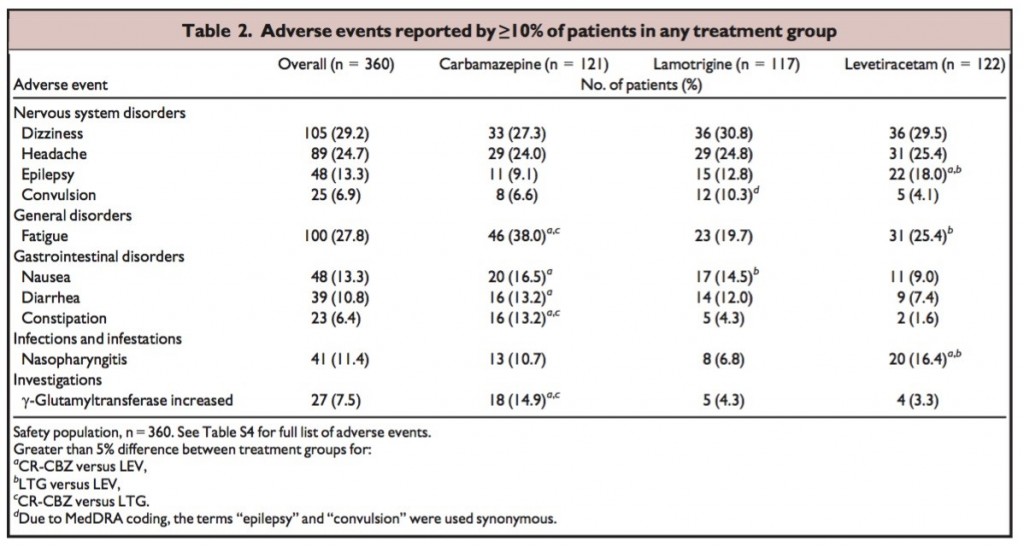
治療効果…客観的指標のLPS:睡眠潜時、TST:睡眠時間、Sleep efficiency:睡眠効率のp値はいずれも<0.05、
主観的指標のほとんど(ramelteon4mgのsSL以外)のp値は>0.05
残存薬理効果、副作用…残存薬理効果に優位差はないとされているがp値はいずれも>0.05、副作用は統計学的な評価がされていない
【②治療効果の大きさ;比の指標と差の指標を確認する】
●RR(あるいはHR・OR)を確認する
●ARRとNNTを計算する
※P値で有意差が出たものについて計算
治療効果は計算できない
【③治療効果のゆらぎ;信頼区間を確認する】
信頼区間の記載なし
STEP4 患者への適用
【①論文の患者と、目の前の患者が、結果が適用できないほど異なっていないか?】
睡眠リズムが大きく損なわれた超高齢認知症患者に対して効果があるかどうかは断言できないが、参考にはなる。
【②治療そのものは忠実に実行可能か?】
生活指導は困難
服薬管理は娘が行っており内服可能
【③重要なアウトカムはコストや害を含めて全て評価されたか?】
コスト:ラメルテオン8mg82.5円/錠と比較的高価(一般的な睡眠薬の内マイスリー以外は1錠20円台以下が多い
Ex. レンドルミン0.25mg27.5円/錠、マイスリー5mg49.6円/錠)
副作用:検討が不十分。本患者で重要と思われる転倒リスク、長期間服用した場合のリスクも検討されていない。
【④患者の考え・嗜好はどうなのか?】
統計的に客観的睡眠を改善するとしてもその効果自体は小さく、最も意味のある主観的睡眠はほとんど改善しない。
残存薬理効果や副作用は十分検討されているとはいいがたいが、処方しない根拠になるほど大きなリスクはなさそう。
ただし本症例の真のアウトカムは「娘の心配や睡眠時間の改善」かもしれないので、多少なりとも客観的睡眠を改善するのであれば投与を試す意義はあると思われる。
*略語
LPS(Latency to Onset of Persistent Sleep):睡眠潜時…寝入りまでの時間
TST(Total Sleep Time):全睡眠時間
Sleep efficiency:睡眠効率…就床時間中の睡眠時間の割合
WASO(Waking After Sleep Onset):中途覚醒時間
SL(Sleep Time):入眠潜時…就床から入眠までの時間
【開催日】
2016年12月14日(水)