STEP1 臨床患者に即したPI(E)CO
【評価を行った日付】
2016年7月22日
【臨床状況のサマリー】
26歳女性。2年前から嘔気、予期不安を伴う動悸などの症状があり、美容師の仕事を辞めて都市部から港町の地元に戻ってきたが、現在も無職で実家の漁の手伝いをして暮らしている。前年10月から不安障害として当診療所でフォローされており、12月よりエスシタロプラム(レクサプロ®)10 mgが開始された。しかし、その後も症状の改善は乏しく、X年7月20日の外来受診時に、専門医受診をしてみたいとの相談を受け、紹介した。不安障害に対し、エスシタロプラムを含めたSSRIはよく使用されるが、実際どの程度、不安症状の軽減を期待できるのか知識を持ち合わせていないことに気づいたので、文献検索をしてみた。
P;不安障害の患者
I(E);エスシタロプラム投与
C;プラセボ投与
O;不安症状が軽減するか
STEP2 検索して見つけた文献の名前
【見つけた論文】
検索したエンジン;Dynamed
見つけた論文;David S. Baldwin, et. al, Escitalopram and paroxetine in the treatment of generalised anxiety disorder. Randomised, placebo-controlled, double-blind study; Br J Psychiatry 2006 Sep;189:264.
STEP3;論文の評価
STEP3-1.論文のPECOは患者のPECOと合致するか?
P;18-65歳の全般性不安障害の患者
HAM-A≧20(中等度以上の不安症状)、MADRS≦16(抑うつ症状は軽度)
I(E);エスシタロプラム5mg、10mg、20mg投与
C;パロキセチン20mg、プラセボ投与
O;12週の治療でHAM-Aの改善がみられるか
→患者のPECOと (合致する ・ 多少異なるがOK ・ 大きく異なるため不適切)
STEP3-2 論文の研究デザインの評価;内的妥当性の評価
①研究方法がRCTになっているか?隠蔽化と盲検化はされているか?
→ランダム割り付けが ( されている ・ されていない )
→隠蔽化が ( されている ・ されていない ・ 記載なし )
→盲検化が ( されている ・ されていない )
実際のTableで介入群と対照群は同じような集団になっているか?
→( なっている ・ なっていない)
② 解析方法はITT(intention to treat)か?
→ITTが ( されている ・ されていない )
STEP3-3 論文で見いだされた結果の評価
Outcomeについて、以下の値を確認する
【① 治療効果の有無; P値を確認する】
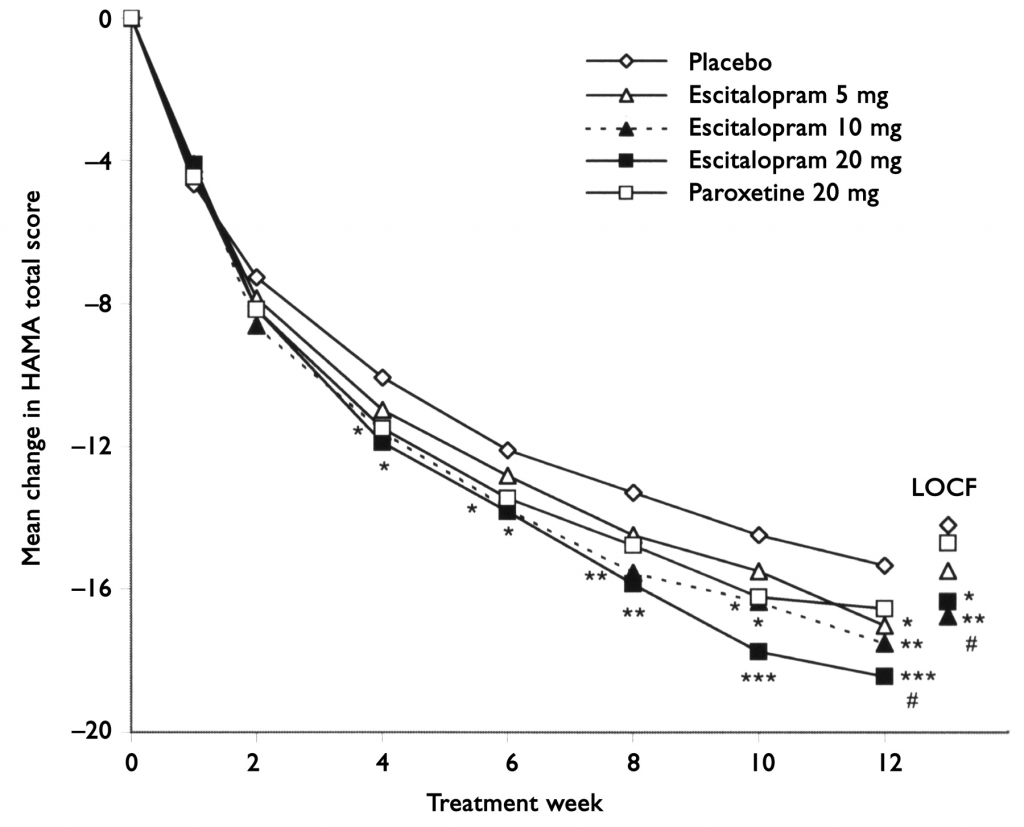
【②治療効果のゆらぎ;信頼区間を確認する】
Mean change from baseline to week 12 in HAMA total score (ITT, LOCF)
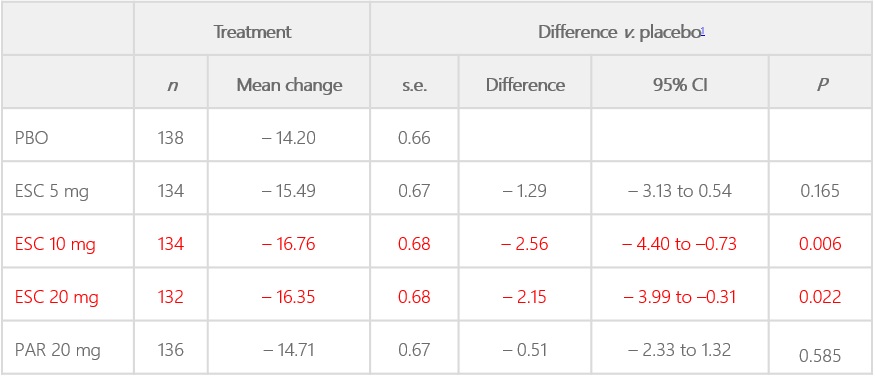
ESC, escitalopram; ITT, intention-to-treat; LOCF, last observation carried forward; PAR, paroxetine; PBO, placebo
STEP4 患者への適用
【①論文の患者と、目の前の患者が、結果が適用できないほど異なっていないか?】
本症例は、論文の患者と年齢は合致しており、不安症状はあるが、抑うつ症状は軽度の印象であった点も合致している。ただし、HAM-AやMADRSといった尺度で評価はしていないため、正確に論文の患者と合致しているかは確認できない。さらには、不安障害の診断も家庭医による暫定的な診断である。本症例はエスシタロプラム10mgを7か月間投与されており、論文の介入期間を十分に超えているため、エスシタロプラムの効果判定(不安症状の軽減があったかの判定)は可能であろう。
・内的妥当性の問題点は?(STEP3の結果のサマリー)
→ランダム割付、隠蔽化、盲検化されていることがはっきりと論文内に記載されており、介入群と対照群に大きな差異はない。また、ITT解析されている。内的妥当性は特に問題ないと考える。
しかし、本論文において、エスシタロプラム10mg投与の有効性は示されたが、着目すべきはプラセボ投与でもHAM-Aが平均して14.20低下している点である(エスシタロプラム10mg投与では16.76低下)。乱暴な見方をすれば、エスシタロプラム10mg投与が寄与するHAM-A低下は、わずか2.56(= 16.76 – 14.20)であり、14.20の低下に寄与したのは、薬物療法以外の要因(治療されているという安心感、単純な時間経過、カウンセリング、森田療法・認知行動療法的なアプローチ、環境の変化など)である可能性が高いのではないだろうか。本論文においては、薬物療法以外の要素に関しては考察されていない。
【②治療そのものは忠実に実行可能か?】
すでに治療を行っている。
【③重要なアウトカムはコストや害を含めて全て評価されたか?】
有害事象の評価もされている。(不眠、めまいなど)
【④患者の考え・嗜好はどうなのか?】
本症例は、患者の求めに応じて専門医に紹介した。仮に家庭医外来で治療を継続する場合、どのようなアプローチを続けるべきであっただろうか。私自身は、この患者を1回しか診たことがなかったが、患者は、薬物治療を続けても変わらない現状に一石を投じたがっていた。「再び社会に出て仕事ができるようになる、新たな出会いを得る」ことを望んでいた。一方で、治療によって「不安症状が全くなくなる」ことを期待していたような印象があった。もし患者が、不安症状が全くなくなってから再び社会参加を、と患者が考えていたのであれば、その時期は永遠に訪れないかもしれない。不安障害に対する薬物療法で不安症状の軽減はできても、なくすことは難しい。また、今回は調べていないが、パニック障害は比較的SSRIによる症状軽減の効果を期待できるが、社会不安障害や強迫性障害などでは期待しにくいようだ。家庭医として患者と共通の理解基盤に立ち、アプローチしていくには、医師-患者間の問題設定、ゴール設定のズレを修正していく必要がありそうだ。薬物療法はあくまで補助的と考え、森田療法的に、不安症状を排除しようと努力するのではなく、あるがままを受け入れて、できることから建設的に社会復帰を進めて行く。そのような認識を患者と共有しつつ、サポートしていくことが肝要と考えた。
【開催日】
2016年8月10日(水)