-文献名-
Pollack SW, Andrilla CHA, Peterson LE, Morgan ZJ, Longenecker R, Schmitz D, Evans D, Patterson DG. Rural Versus Urban Family Medicine Residency Scope of Training and Practice. Family Medicine. 2023;55(3):162–170.
-要約-
※以下、Rural=郡部、と訳しています
【Introduction】
郡部地域における医療従事者の不足は、数十年にわたって続いている。郡部地域における医療資源の不足は、医療へのアクセスをさらに悪化させ、その結果としてその地域の住民の健康状態の悪化を招いている。郡部地域での研修は、郡部での診療を選ぶ動機付けとなることが示されており、このような人員の偏在を緩和する助けとなる可能性がある。
郡部地域での研修は、より広範な診療範囲(Scope of Practice: SOP)を促進し、それが郡部地域社会にさらなる利益をもたらす可能性がある。家庭医の診療範囲には、個人的要因(医師の年齢、性別、教育と研修、キャリア段階)、職場の要因(医療システムの運営、職場文化)、環境要因(郡部地域、地理的位置)、および人口学的要因(患者の人口構成、医療への社会的障壁)が影響を与えると考えられている。また、診療範囲は特定のキャリア段階、特に研修医教育の時点で影響を受けることが示されている。研修中の環境は診療範囲に影響を与え、より郡部的な研修を受けた、もしくは単一の研修プログラム出身者では、より広範な診療範囲を有することが示されている。
郡部での研修は、さまざまな方法で定義され特徴付けられてきた。郡部の研修プログラムは、都市部の研修プログラムと比較して規模が小さく、資源も限られていることが多い。例えば、財政的支援の不足や教員数・教育資源の制約が挙げられる。都市部の研修プログラムと比較して、郡部の研修プログラムの卒業生は郡部での診療を選ぶ割合が高い。過去10年間で郡部の研修プログラムの数は増加しているが、調査期間中においては、郡部の研修医はすべての家庭医療研修生の5%未満であった。郡部と都市の診療地は診療範囲にも影響を与え、過去の研究では、郡部の医師は特にプライマリケアにおいて、都市の医師よりも広範な診療範囲を持つことが示されている。しかし、郡部と都市部の研修が最終的な診療範囲にどのように寄与するかについては、ほとんど明らかにされていない。
本研究では、郡部と都市部の研修が家庭医療の診療範囲に与える潜在的な価値についての知見を補うため、郡部および都市部で研修を受けた早期キャリアの家庭医が、研修修了後3年間で報告した実務準備感と実際の診療範囲を分析した。さらに、郡部および都市部で研修を受けた後期キャリアの家庭医が報告した診療範囲と現在の診療地について検討した。
【Method】
データソース
本研究では、アメリカ家庭医学委員会(American Board of Family Medicine, ABFM)によって実施された2つの検証済み調査のデータを統合した。
1つ目は、全国卒業生調査(National Graduate Survey, NGS)であり、2016~2018年にABFMの認定医を対象に研修修了後3年で実施されたものである(2013~2016年の卒業生が対象)。この調査の回答率は66.7%~67.8%であった。=早期キャリア
2つ目は、継続認定試験登録アンケート(Continuing Certification Examination Registration Questionnaire, RECERT)であり、最初の認定後7~10年でABFMの継続認定を申請する医師を対象に、2014~2018年に実施されたものである。この調査の回答率は100%である。=後期キャリア
研修プログラムが郡部型かどうかの定義には、RTT Collaborativeのリストを使用し、研修プログラムの主な家庭医療施設が郡部に位置し(郡部・都市通勤地域コード [RUCA] に基づき4以上)、研修期間の半分以上が郡部で行われた場合に郡部型と分類した。本研究では、郡部型の研修プログラムを修了した医師を郡部研修医と定義した。
変数
主なアウトカム
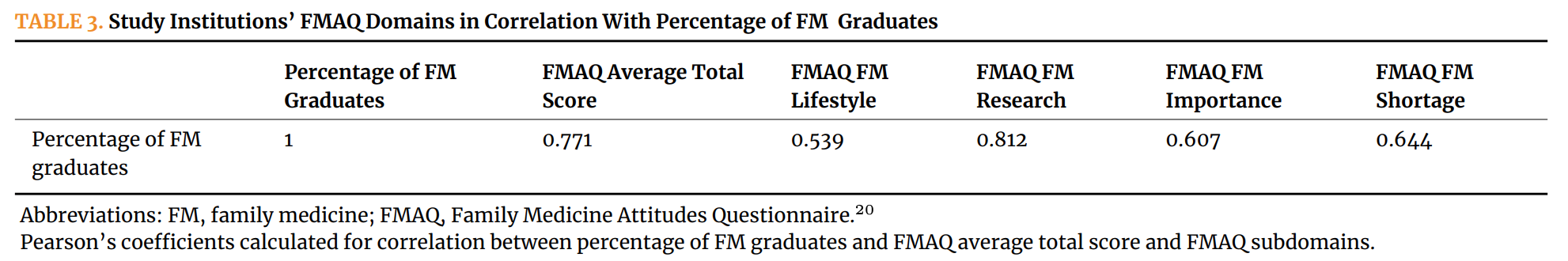
診療範囲(Scope of Practice, SOP)の比較には両調査のデータを使用した。実務準備感の分析にはNGSの早期キャリア医師データのみを使用した。NGSでは回答者に対し、研修中に30項目の診療分野や手技について実務に必要な準備が整ったかどうか(はい/いいえ)を尋ね、現在それらを診療に取り入れているかどうか(はい/いいえ)も尋ねた(Table 2参照)。実務準備感と現在の診療内容が主要なアウトカムである。
全体的な診療範囲の比較には、プライマリケアの診療範囲を測定する個別スコアを使用した。このスコアは0~30の範囲で、高いスコアほど広範な診療範囲を示す。全体スコアの算出は分析に用いるために検証されている。その結果、全体スコア分析には早期キャリア医師5,334名および後期キャリア医師37,233名が含まれた。RECERTは後期キャリア医師に対して現在の診療範囲についてのみ尋ね、研修準備感については尋ねていないため、RECERTのデータは全体スコアの作成にのみ使用した。
調整変数
多変量解析では、可能な場合には以下の背景特性を調整した:年齢(質問時点)、性別(男性/女性)、医療界で過小評価されている医師(Black/African American、American Indian/Alaska Native、Native Hawaiian/Other Pacific Islander、またはヒスパニック/ラテン系)、医学の学位種別(DO/MD)、国際医学校卒業生(IMG)ステータス(アメリカまたはカナダ以外で取得した学位)、現在の練習地の地理的分類(郡部または都市)、医療不足地域での診療(Rural Health Clinic [RHC]、Federally Qualified Health Center [FQHC]、またはIndian Health Service [IHS])、研修プログラムの地理的地域(アメリカの地方分類)、および入院診療と継続ケアの両方の提供(片方のみと比較)。NGSは2018年以前のデータでは人種や民族を尋ねていなかったため、早期キャリア医師の解析ではこれらを含めなかった。
データ分析
診療範囲の分析
t検定を用いて郡部型研修と都市型研修の卒業生の個別の診療項目および全体スコアを比較し、調整変数を考慮するため多変量線形回帰を実施した。
研修準備感と現在の診療内容の分析
χ2検定を用いて、郡部型と都市型研修の卒業生の研修準備感および現在の診療状況(30の診療分野と手技)を比較し、調整変数を考慮した多変量ロジスティック回帰を実施した。現在の診療状況を個別のアウトカムとして扱い、30件のロジスティック回帰分析を行った。すべてのオッズ比は、調査集団内でのアウトカムの共通性を考慮して相対リスクに変換した。
すべての解析にはStata 16(StataCorp, College Station, TX)を使用し、有意差をP<.05と定義した。本研究はワシントン大学ヒト被験者倫理委員会により非研究と判断され、正式な審査から免除された。
【Results】
研修準備感
NGS調査回答者6,483名のうち、272名(4.2%)が郡部型研修を受けていた(Table 1参照)。これらの卒業生は、32の郡部型研修プログラム(NGSサンプルに含まれる全研修プログラムの7%)を修了していた。回答者の平均年齢は35.9歳であり、郡部型卒業生と都市型卒業生の間で年齢の有意差は認められなかった。都市型研修卒業生と比較して、郡部型研修卒業生は男性(49.6%対43.2%; P<.05)、国際医学校卒業生(43.8%対33.7%; P<.001)、および現在入院診療を行っている割合(51.3%対39.5%; P<.001)が高かった。郡部型研修卒業生の半数以上(51.0%)が郡部地域で診療を行っており、都市型研修卒業生ではこの割合が16.6%であった(P<.001)。学位種別(DOまたはMD)について、郡部型と都市型の間で有意差は認められなかった。回答者全体の16.7%がDOの学位を持つ医師であった。
二変量分析では、郡部型研修卒業生は都市型卒業生と比較して、集中治療、小児ケア、腰椎穿刺、人工呼吸器管理、挿管、胸腔穿刺、ギプス固定、心臓ストレステスト、小児病院ケア、新生児包茎手術、整骨操作治療、終末期ケアの全6つの病院ケア項目で準備が整っていると報告する傾向があった。一方で、婦人科ケアの8つの指標のうち2つ(子宮内膜生検とコルポスコピー)および薬理学的HIV/AIDS管理において準備が不十分であると報告する傾向があった(Table 2参照)。これらの違いのうち、集中治療、挿管、胸腔穿刺、子宮内膜生検、コルポスコピー、ギプス固定、整骨操作治療、HIV/AIDS管理、およびC型肝炎管理は、多変量モデルでも有意であった(結果は示さず)。
個別の診療範囲の現在の実践状況
Table 2は、上記と同じ項目についての現在の診療範囲の自己報告の二変量分布を示している。郡部型と都市型研修卒業生の間で、研修準備感と比較して、現在の診療範囲における有意な違いは少なかった。郡部型研修卒業生は都市型卒業生と比較して、小児病院ケア(26.8%対19.1%; P<.01)、集中治療(38.5%対21.9%; P<.001)、挿管(50%対34.3%; P<.001)、人工呼吸器管理(41.9%対30.5%; P<.01)を現在実施している割合が高かった。一方で、都市型研修卒業生は、IUDの挿入および除去、埋め込み型避妊具の使用において高い割合を示しており、これらの手技に対する準備感には違いが認められなかった。
多変量分析(Table 3参照)では、研修準備感は、現在の診療範囲のすべての項目において統計的に有意な予測因子(P<.001)であり、現在の診療地やその他の関連する医師特性を調整した場合でも有意であった。
郡部型研修卒業生は、都市型卒業生と比較して、IUD挿入・除去(相対リスク[RR]=0.78, 95% CI 0.61–0.95, P<.05)、埋め込み型避妊具(RR=0.78, 95% CI 0.61–0.96, P<.05)の提供確率が低かったが、集中治療(RR=1.40, 95% CI 1.14–1.70, P<.01)、終末期ケア(RR=1.14, 95% CI 1.03–1.24, P<.05)の提供確率は高かった。
全体的な診療範囲スコア
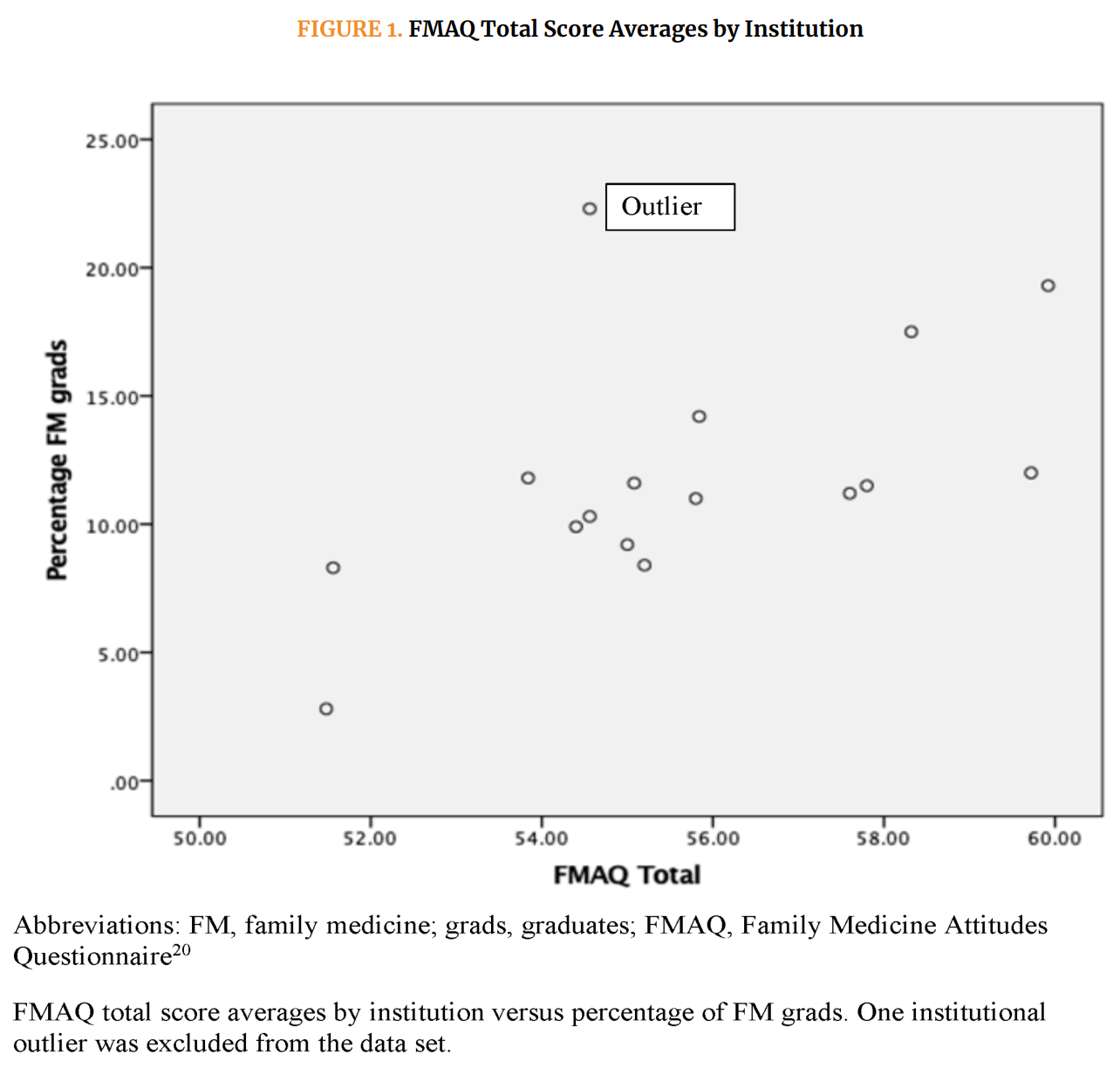
早期キャリアの郡部型および都市型プログラム卒業生の診療範囲スコアは、それぞれ16.5(95% CI 16.1–16.8)および16.1(95% CI 16.0–16.1, P<.05)であったが、調整済み線形モデルではこの差異は有意ではなかった。郡部地域で診療を行うこと(β=1.10, 95% CI 0.94–1.26, P<.001)は、スコアが高いことの最も強力な予測因子であり、一方で年齢が高い(β=-0.02, 95% CI -0.04–-0.01, P<.001)およびIMG(International medical graduate)である(β=-0.78, 95% CI -0.92–-0.64, P<.001)はスコアが低いことと関連していた(Table 4参照)。
後期キャリアの郡部型プログラム卒業生は都市型プログラム卒業生と比較して、広範な診療範囲を報告しており(15.7対14.7, P<.001)、調整済み線形モデルでもこの差異は有意であった。後期キャリア医師では、郡部地域での診療(β=1.90, 95% CI 1.81–1.99, P<.001)、MD学位(β=0.56, 95% CI 0.44–0.68, P<.001)、および中西部(β=0.54, 95% CI 0.43–0.64, P<.001)または西部(β=0.16, 95% CI 0.05–0.28, P<.01)の研修参加が高スコアの予測因子であった。女性(β=-0.55, 95% CI -0.63–-0.48, P<.001)、年齢が高い(β=-0.03, 95% CI -0.03–-0.02, P<.001)、IMG(β=-1.52, 95% CI -1.61–-1.42, P<.001)、およびURM(β=-0.93, 95% CI -1.06–-0.80, P<.001)は低スコアと関連していた。
【Discussion】
本研究の結果、郡部型研修を受けた医師は、都市型研修を受けた医師と比較して、幅広い診療手技について研修で十分に準備されたと感じている割合が高いことが明らかになった。この結果は、郡部型家庭医療研修プログラムが、都市型プログラムよりも広範な診療範囲を提供する可能性を示唆している。また、研修中の準備感は、今回の測定項目の中で一貫して現在の診療実践に最も大きな影響を与える要因であった。特定の診療サービスを提供するかどうかの決定は、今回のデータでは測定されていない複雑かつ非線形な変数によって影響を受ける可能性が高い。
また、調整された解析では、早期キャリア医師において郡部型と都市型の卒業生の間で全体的な診療範囲スコアに有意な差は認められなかった。しかし、郡部型研修を受けた後期キャリア医師は、都市型研修を受けた医師よりも広範な診療範囲を報告しており、調整後でもこの差異は有意であった。統計解析で両群を直接比較したわけではないが、後期キャリア医師は、都市型・郡部型を問わず、早期キャリア医師に比べてわずかに狭い診療範囲を有することもわかった。この結果は、年齢とともに診療範囲が縮小するという既存の研究と一致しており、個人的要因が診療範囲に与える影響をさらに裏付けるものである。
これらの結果は、郡部研修プログラムの重要性を示すものであり、郡部型研修プログラムの強化と拡充を目指す現在および将来の取り組みを支える証拠となる。郡部型研修を受けた医師は、キャリアを通じて郡部地域で診療を行う可能性が高く、幅広い診療範囲の訓練と郡部地域住民のケアに対する準備が整っているため、郡部地域社会にとって非常に貴重である可能性がある。郡部型研修プログラムを増やすための取り組みを進めることができる。
限界
本研究には、調査による自己報告データに関連するバイアスが含まれる可能性がある。これにより、回答者が実際の診療内容や準備感を過小または過大に報告する可能性がある。郡部型プログラムに参加する医師は、リスクへの耐性が高く、郡部地域での一般診療の不確実性に対応するための準備が整っていると感じやすい可能性がある。また、調査項目は「産科ケア」や「産科超音波」を尋ねているが、家庭医療の診療範囲における大きな要素である他の産科ケアの側面については具体的に尋ねていない。さらに、早期キャリアと後期キャリアのデータセットは別々のコホートであるため、縦断的に比較することはできない。また、研修準備感が診療範囲に与える影響を示しているが、実際の診療スキルや診療の質、患者満足度との関連性は、本研究の範囲外であった。これらの要因についてさらなる研究が必要である。