※この時期のUpToDateにある”What’s new in family medicine”のTopicで参考にされている文献です。
-文献名-
Karam G, et al.Comparison of seven popular structured dietary programmes and risk of mortality and major cardiovascular events in patients at increased cardiovascular risk: systematic review and network meta-analysis. BMJ. 2023;380:e072003.
-要約ー
【Introduction】
世界中で、成人死亡の22%、障害調整生存年の15%が食生活に起因すると推定されている。これが事実であれば、食事は死亡および重大な罹患の主要な原因である。医療者たちは、食事療法が主要な心血管イベントを減少させることを提唱している。これらの食事療法には、総脂肪または飽和脂肪の少ない食事療法(例えば、National Cholesterol Education Programの食事療法)、地中海式食事療法、およびDietary Approaches to Stop Hypertension(DASH)食事療法が含まれる。
食事療法のガイドラインは、多くの食事療法プログラムが主要な心血管イベントのリスクを低下させる可能性があることを示唆しているが、それらは一般的に、代替アウトカム、または非ランダム化試験デザインから得られた確信度の低い、または非常に低いエビデンスに依存している。
無作為化対照試験のペアワイズメタ解析では、いくつかの食事療法および食事療法プログラムが心血管イベントを減少させることが示唆されているが、死亡率への有益な影響は不明である。 現在までのところ、無作為化対照試験を系統的に要約し、構造化された食事療法プログラムが死亡率および主要な心血管イベント(例えば、脳卒中および心筋梗塞)に及ぼす影響を比較したネットワークメタ解析は不足している。ネットワークメタ解析の手法により、直接比較されていない介入を比較するための直接的エビデンス(積極的介入対直接比較)および間接的エビデンス(介入対非積極的対照)の使用が可能となり、より正確な要約推定値を得ることができる。したがって、死亡率および主要な心血管転帰の予防のための構造化された名前付き食事プログラムを比較するために、ランダム化対照試験の系統的レビューおよびネットワークメタ解析を実施した。
【Method】
DATA SOURCE:SAMED (Allied and Complementary Medicine Database), CENTRAL (Cochrane Central Register of Controlled Trials), Embase, Medline, CINAHL (Cumulative Index to Nursing and Allied Health Literature), and ClinicalTrials.gov were searched up to September 2021.
STUDY SELECTION:心血管疾患のリスクが高い患者を対象としたランダム化試験で、
食事プログラムと最小限の介入(例えば、健康的な食事のパンフレットをもとに指導)又は代替プログラムを、少なくとも9ヵ月追跡し死亡率または主要な心血管イベント(脳卒中または非致死的心筋梗塞など)について比較したもの。
食事介入に加えて、食事プログラムには運動、行動支援、薬物治療などの他の二次介入も含まれうる。
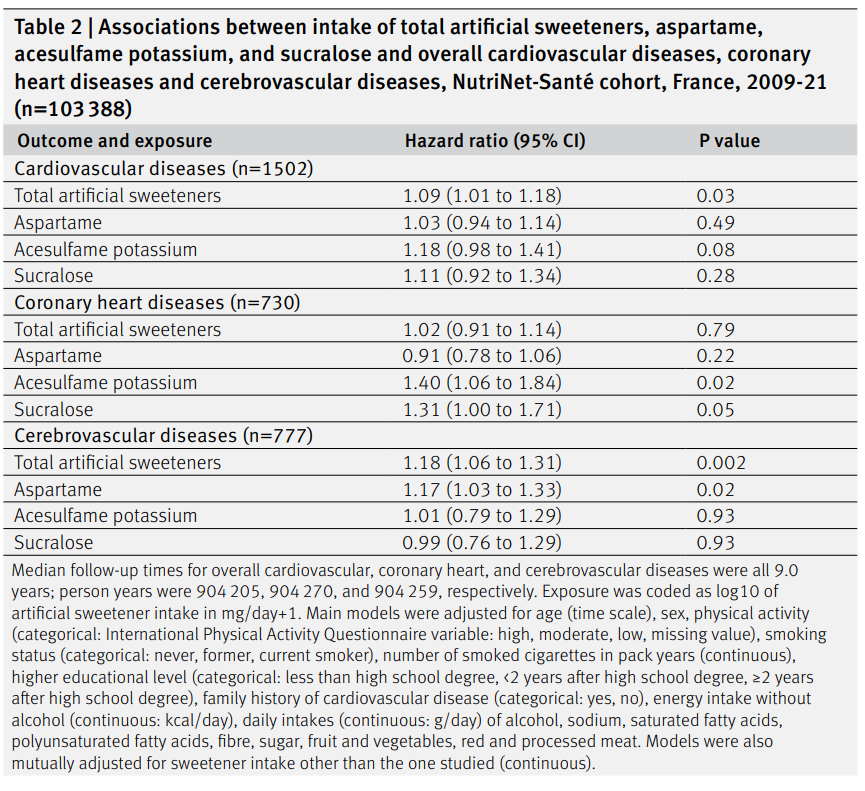
OUTCOMES AND MEASURES:全死因死亡率,心血管死亡率,個々の心血管イベント(脳卒中,非致死的心筋梗塞,計画外の心血管インターベンション)。
REVIEW METHODS:2人1組のレビュアーが独立してデータを抽出し、バイアスのリスクを評価した。各結果のエビデンスの確実性を決定するために、頻出主義的アプローチとGRADE(grading of recommendations assessment, development and evaluation)法を用いてランダム効果ネットワークメタ解析を行った。
※ネットワークメタアナリシスhttps://www.jstage.jst.go.jp/article/hct/9/3/9_20-002/_pdf
【Results】
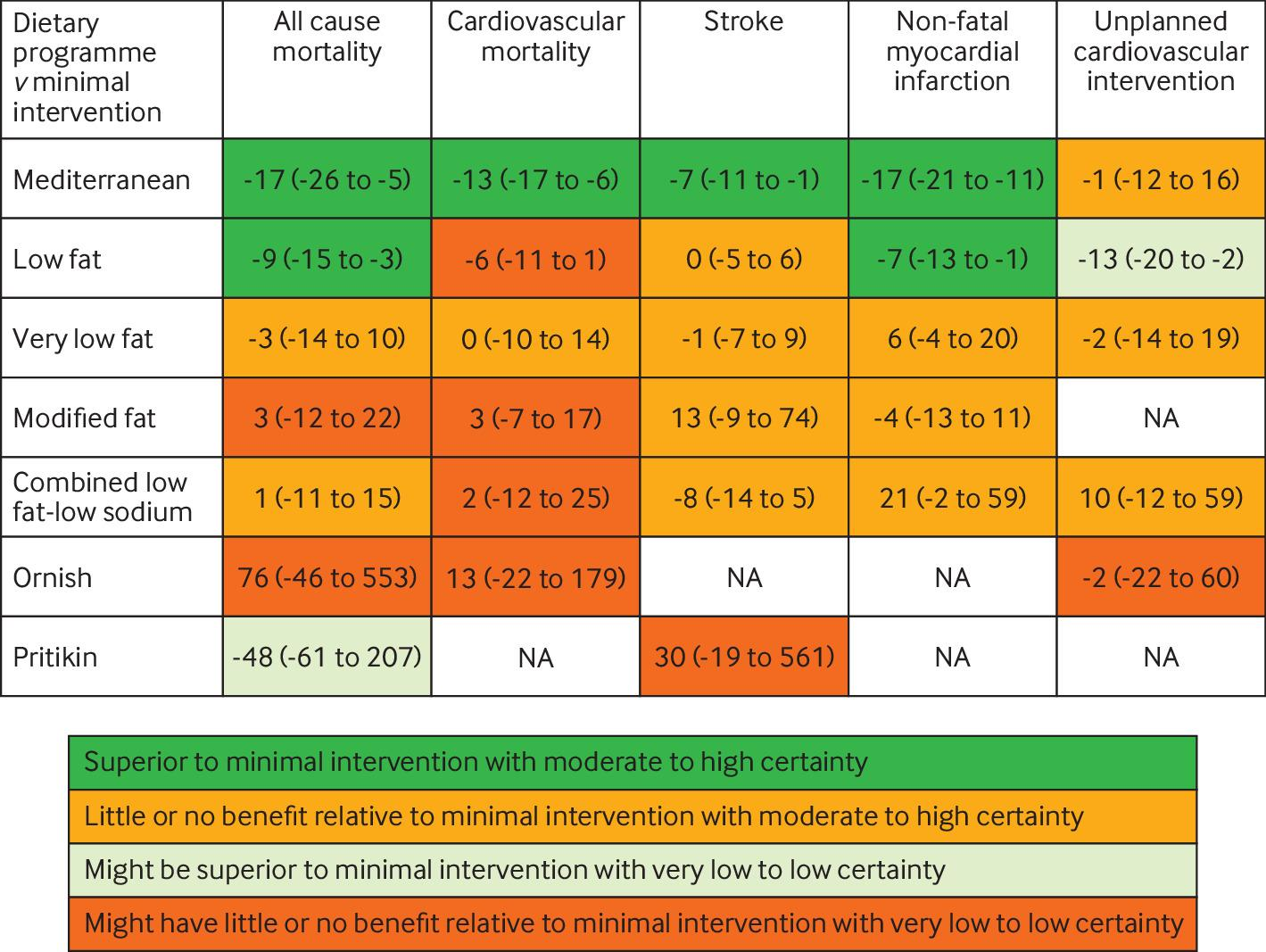
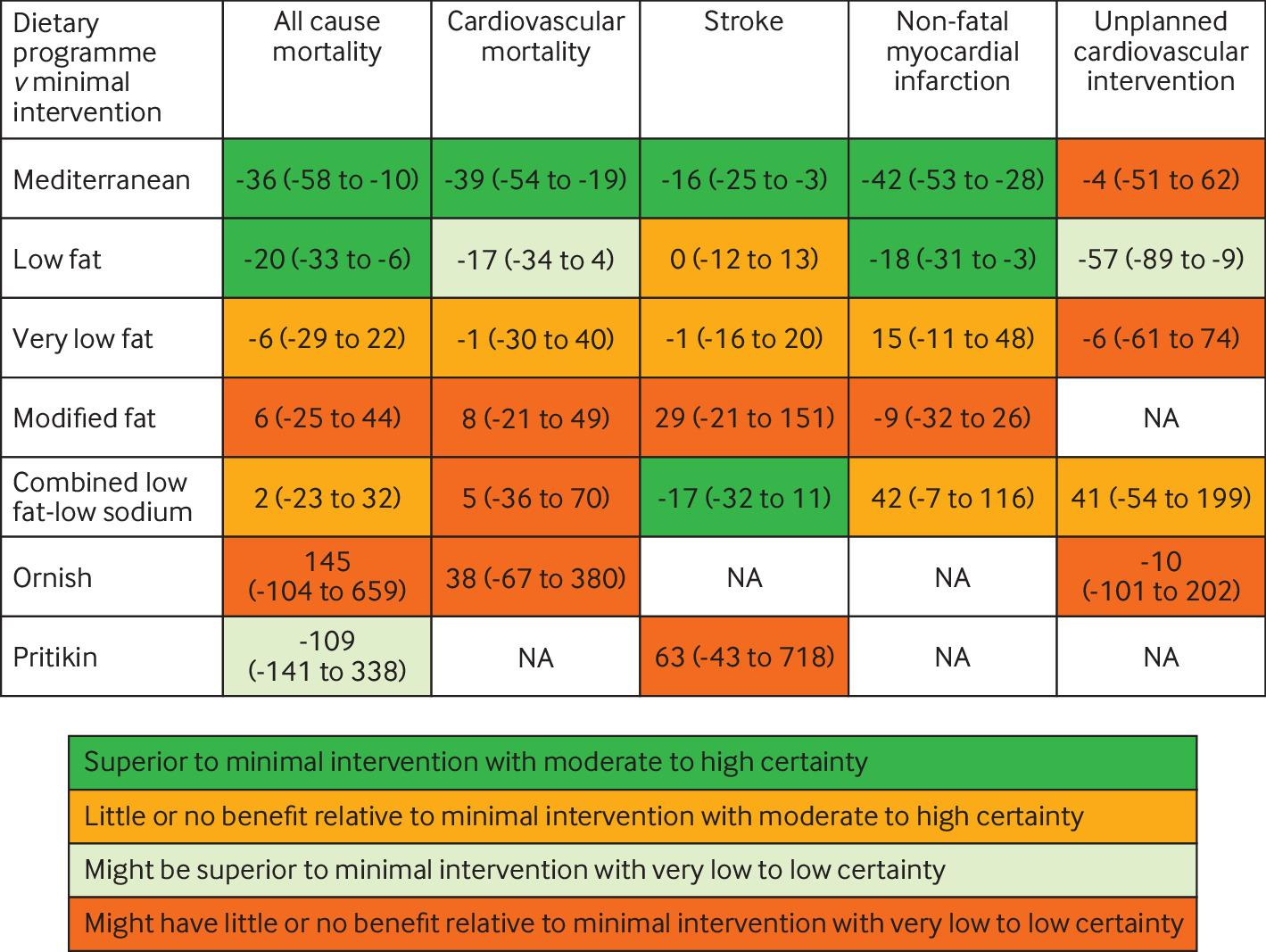
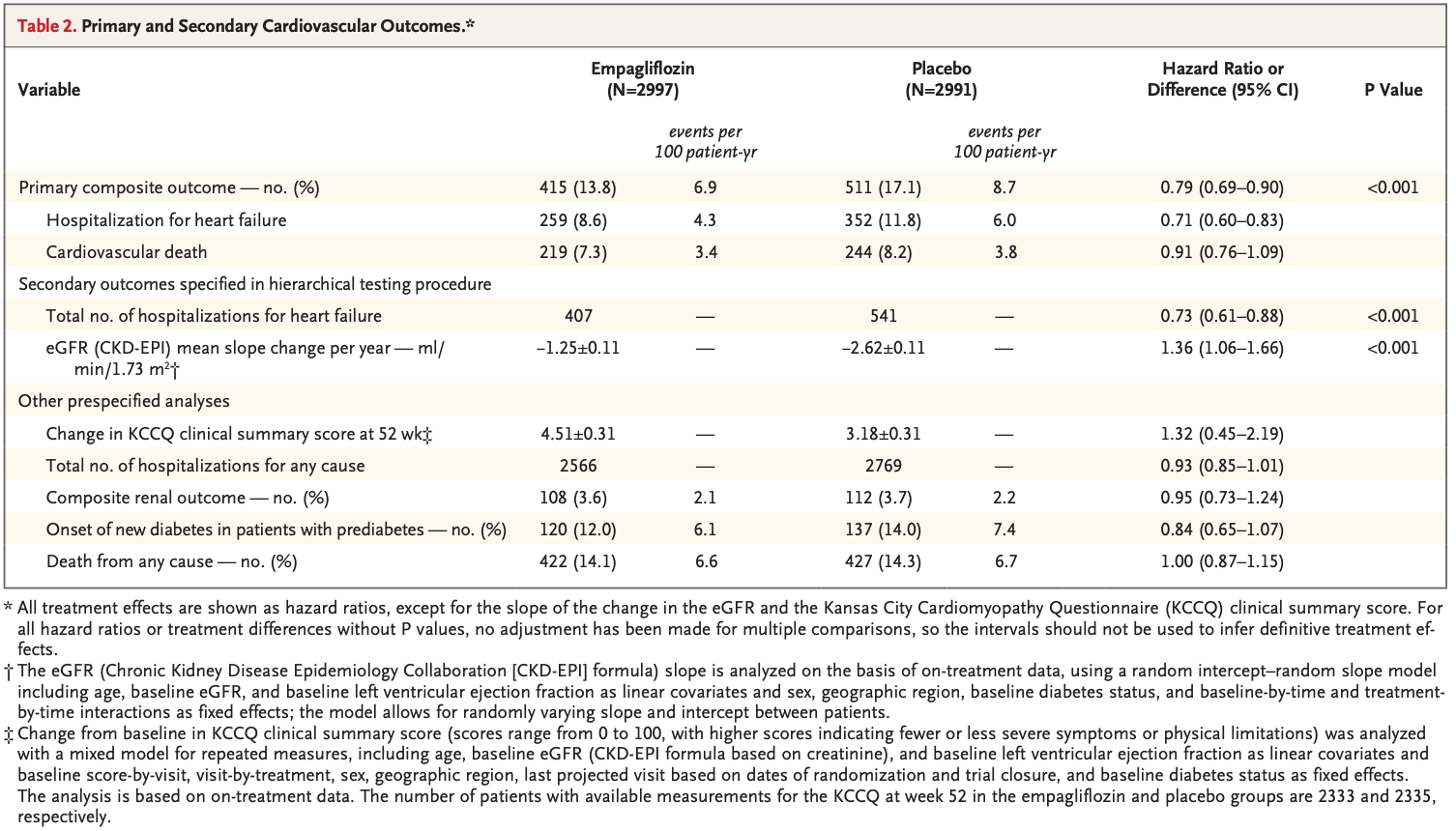
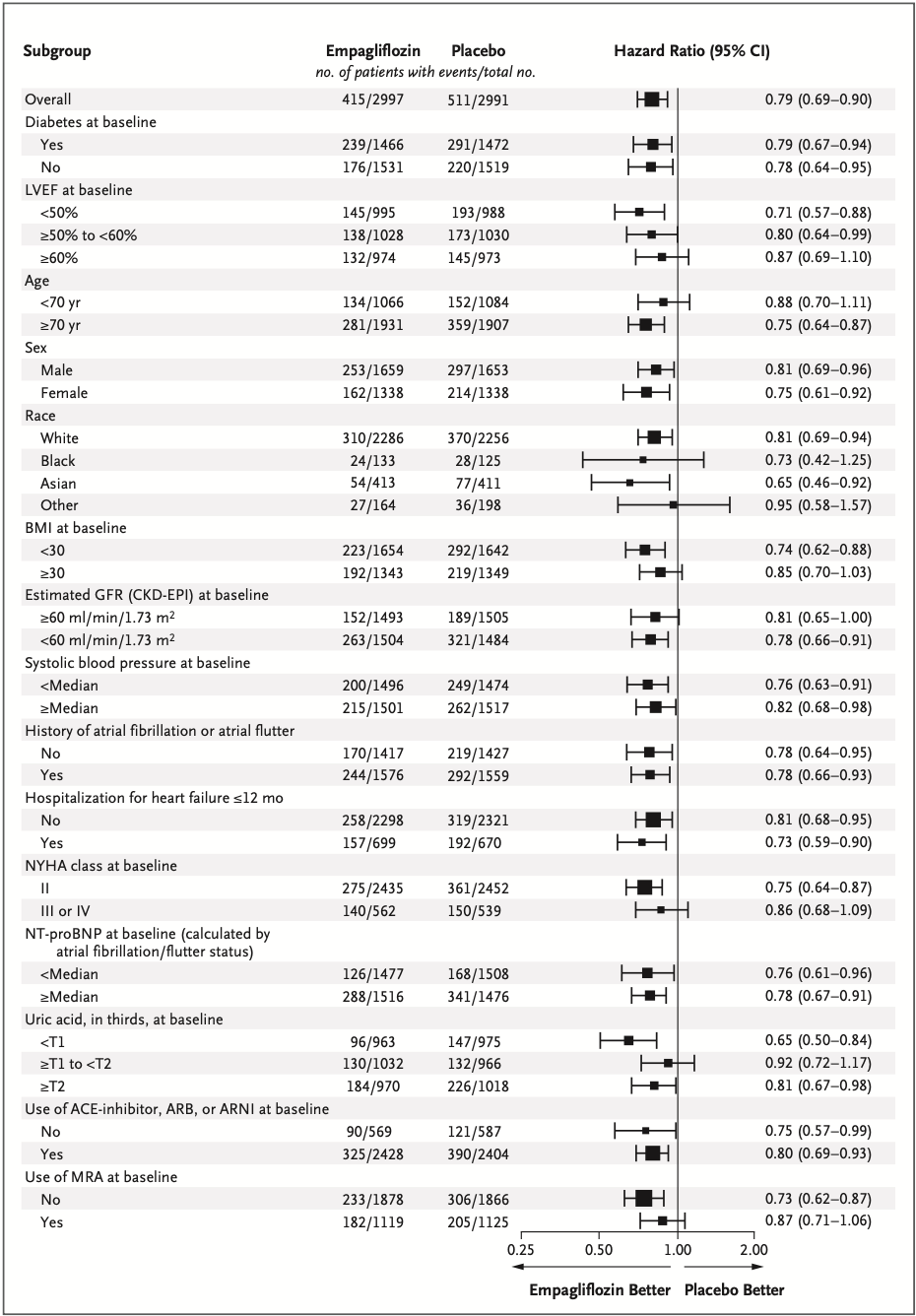
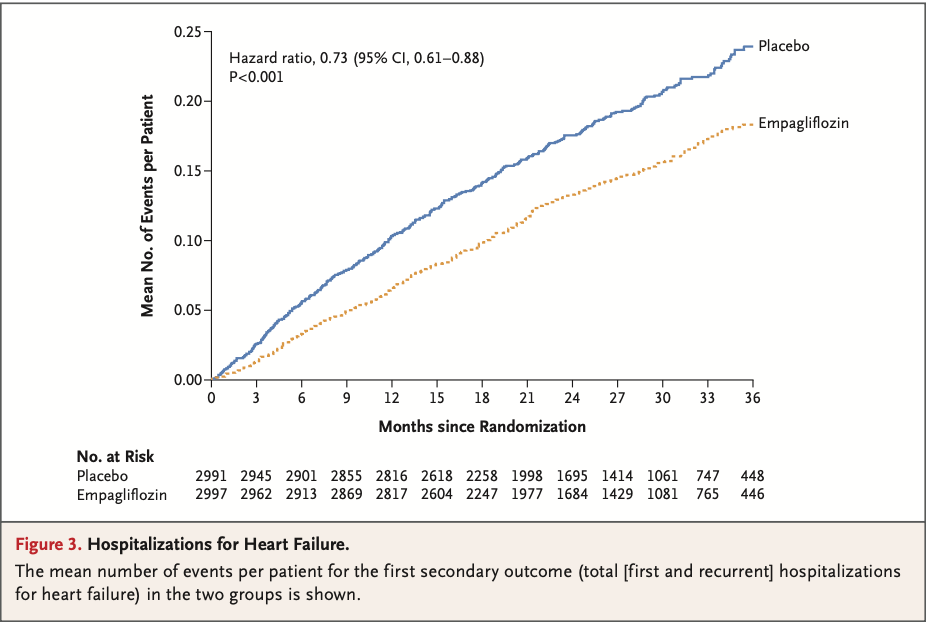
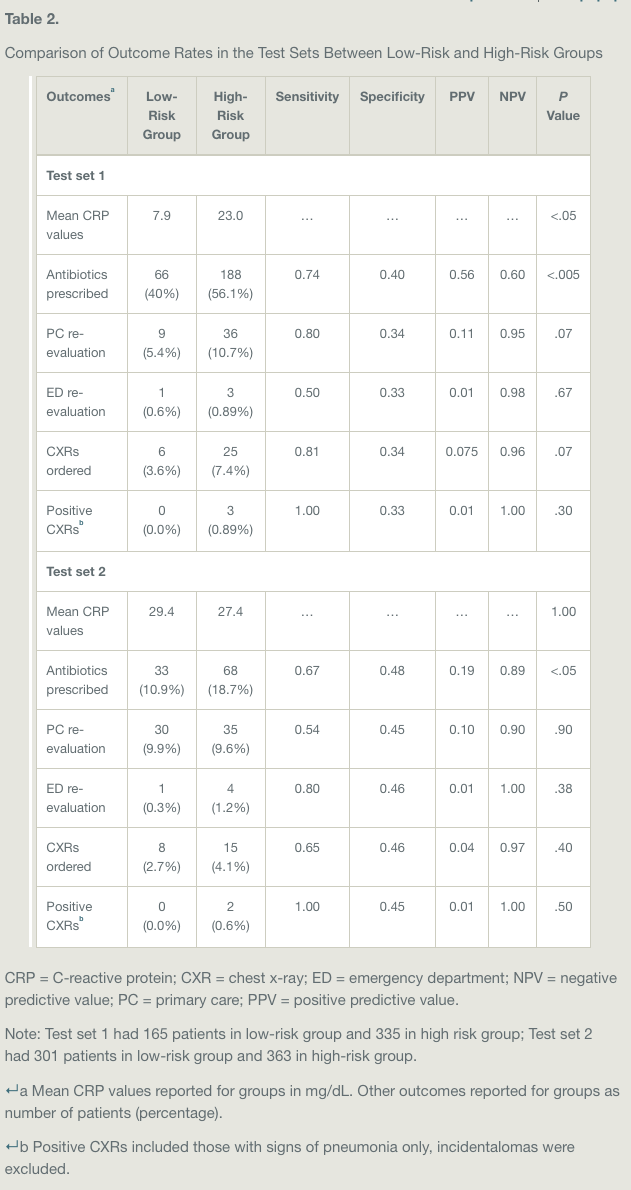
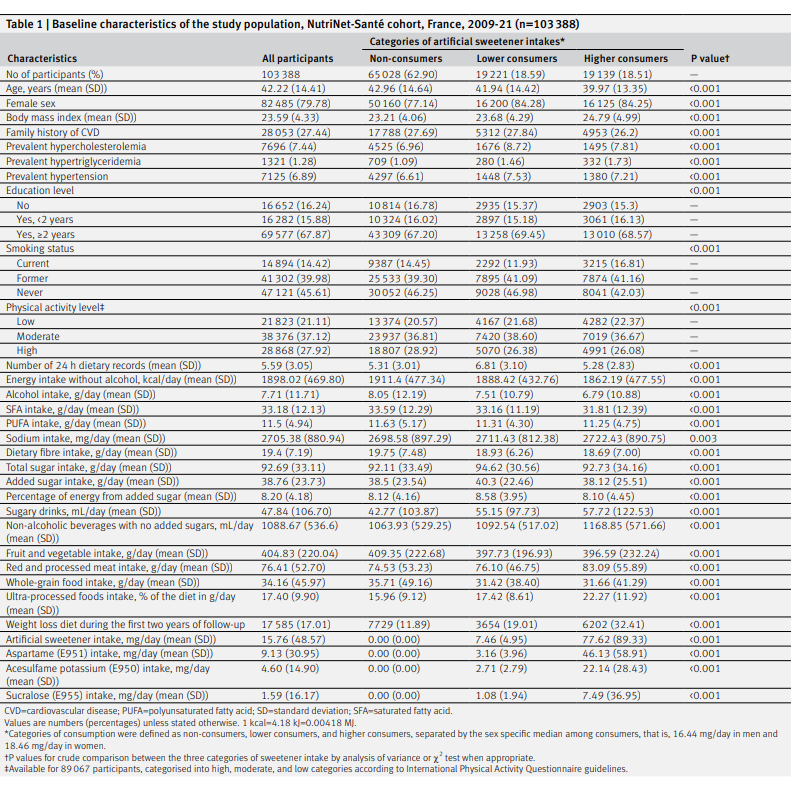
7つの食事プログラム(低脂肪、18試験;地中海、12試験;超低脂肪、6試験;修正脂肪、4試験;低脂肪と低ナトリウムの併用、3試験;Ornish、3試験;Pritikin、1試験)において、35,548人の参加者を対象とした40の適格試験が同定された。
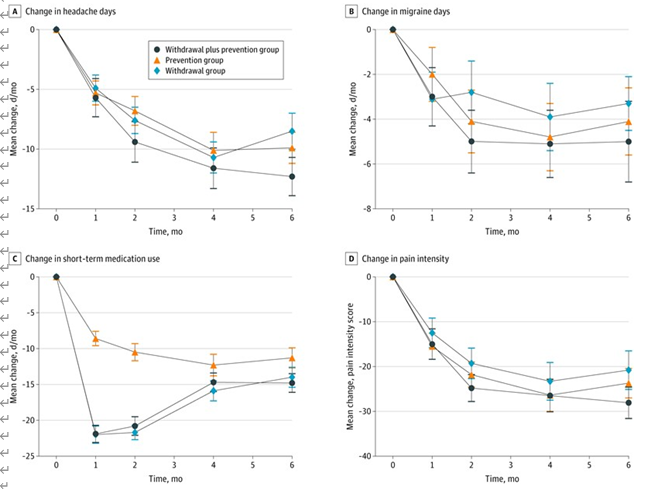
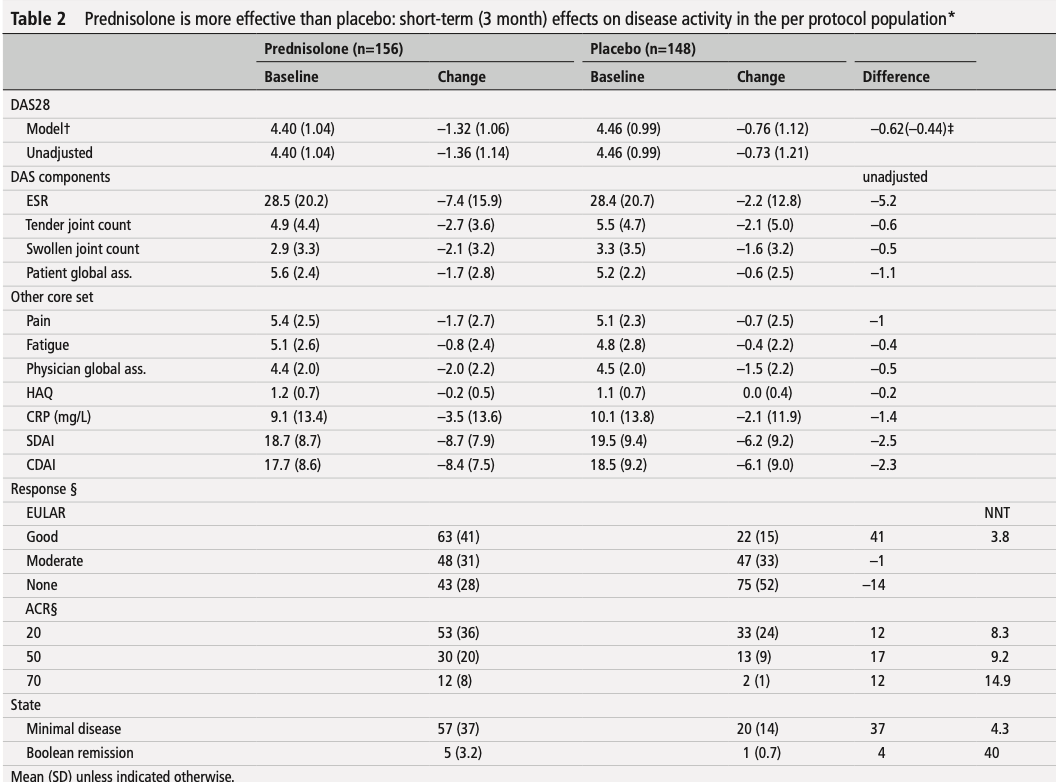
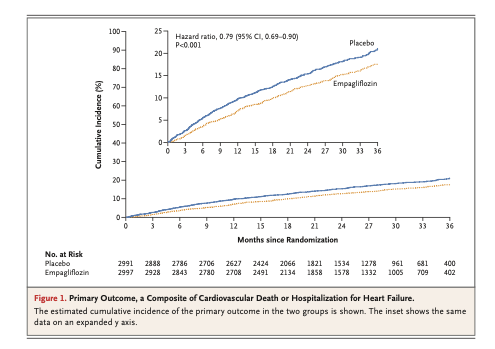
最後に報告された追跡調査において、中程度の確からしさで、地中海食プログラムは最小限の介入よりも 全死亡(5年間の追跡1000人当たりのリスク差は17人減少)、心血管系死亡(1000人当たり13人減少)、脳卒中(1000人当たり7人減少)、非致死的心筋梗塞(1000人当たり17人減少)の予防において優れていることが証明された。
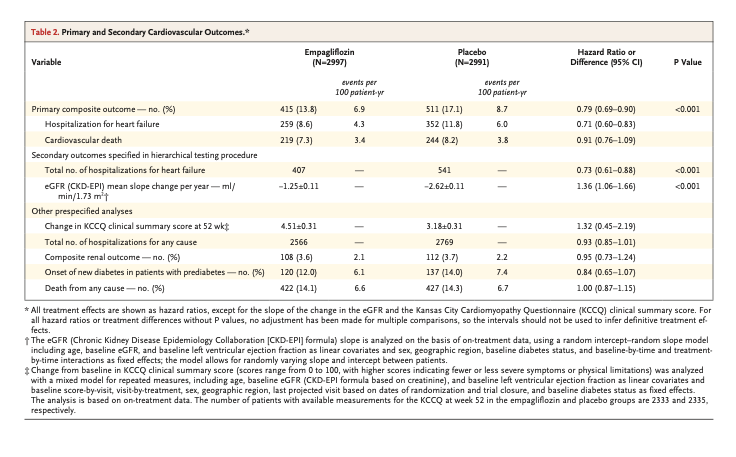
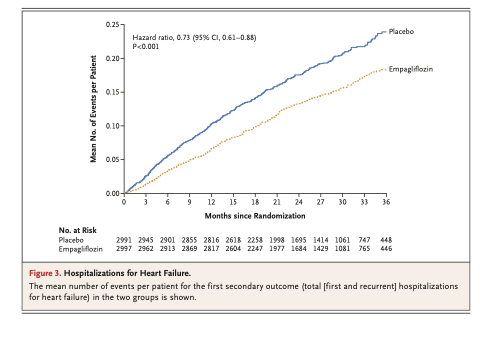
中程度の確実性のエビデンスに基づくと、低脂肪プログラムは、全死因死亡(1,000人当たり9人減少)および非致死的心筋梗塞(1,000人当たり7人減少)の予防において、最小限の介入よりも優れていることが証明された。
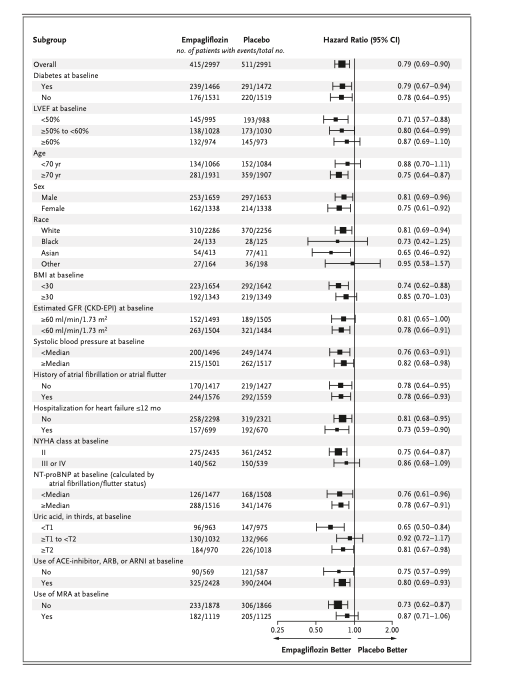
両食事プログラムの絶対的効果は高リスク患者ほど顕著であった。死亡率または非致死的心筋梗塞については、地中海料理プログラムと低脂肪食プログラムとの間に説得力のある差はみられなかった。
残りの5つの食事療法プログラムは、通常、低~中程度の確実性のエビデンスに基づく最小限の介入と比較して、一般的にほとんど有益性がなかった。
【Discussion】
主な所見
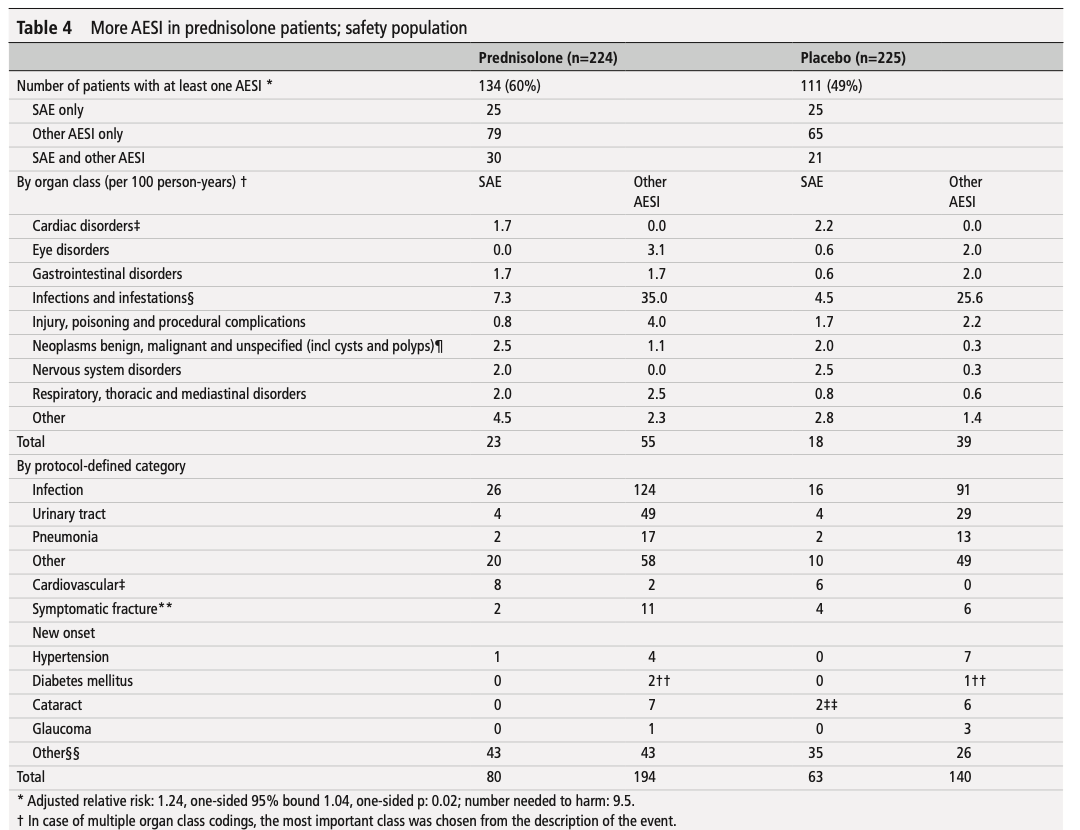
食事プログラムに関するネットワークメタ解析の結果、死亡アウトカム、非致死的心筋梗塞、脳卒中については、中程度の確実性のエビデンスに基づき、地中海食プログラムが最小限の介入よりも優れていた。低脂肪食プログラムはまた、全死因死亡、非致死的心筋梗塞、および計画外の心血管インターベンションの予防に関して、低~中程度の確実性で最小限の介入よりも優れていた。互いに比較した場合、死亡率または非致死的心筋梗塞の予防において、地中海食プログラムが低脂肪食プログラムより優れているという説得力のあるエビデンスは認められなかった。その他の食事プログラム(超低脂肪、低脂肪と低ナトリウムの併用、修正脂肪、Ornish、Pritikin)は、高リスク患者における脳卒中予防のための低脂肪と低ナトリウムの併用プログラムを除いては、最小限の介入よりも優れているという説得力のある証拠を示さなかった(図1および図2)。
本研究の長所
・主要な心血管イベントの予防のための食事プログラムに関する系統的レビューとネットワークメタ解析を行った。
・中リスクおよび高リスクの心血管患者の各アウトカムに対する各食事プログラムの比較性能の透明で明確なプレゼンテーションを提供した(図1および図2)。特に、我々の結果は、地中海料理と低脂肪の食事プログラムに起因する絶対的なリスク減少(5年間の追跡で1000人当たり9-36件のイベント減少)について、中程度の確実性のエビデンスを確立した。
・データ提示を伴うこれらの所見は、食事療法が望ましいかどうか懐疑的な患者にとって非常に重要である。
本研究の限界
・プロトコルで規定された食事プログラムの分類を修正し、脂肪を30%以下のカロリー摂取量に減らすことを目標とした標準的な低脂肪プログラムと、20%以下のカロリー摂取量を目標としたプログラムを区別した。
・薬物治療や禁煙などの併用療法を伴う食事療法プログラムを組み込んだことで、少なくとも部分的には併用療法による効果があった可能性がある。(いずれの係数も統計的に有意ではないとしている。)
・食事療法プログラムの解析にアドヒアランスを系統的に組み入れることができなかった
ベースラインリスクが高い患者において、地中海食プログラムが低脂肪食プログラムと比較してこれらの心血管アウトカムのそれぞれを減少させることがわかった。しかしながら、我々のネットワークメタ解析に基づくと、これらのアウトカムに関するエビデンスの確実性はそれぞれ、非常に低い、低い、中等度であり、全体として、低脂肪プログラムに対する地中海食の有益性に関する説得力のあるエビデンスはないという結論に至った。中程度の確実性のエビデンスに基づくと、脳卒中の転帰に関しては、低脂肪プログラムよりも地中海食プログラムの方が有益である可能性があることに留意しなければならない。
【開催日】2023年7月5日(水)