―文献名―
Julia James. Health Policy Brief: Health Affairs. FEBRUARY 14, 2013
―要約―
何が課題か?
患者がより積極的に医療に関与することで、より良い健康アウトカムが得られ、より少ないコストで済むことを示すエビデンスが増えてきている。その結果、多くの公的・私的医療機関は、患者をより積極的に参加させるための戦略を採用している。例えば、自分の状態について患者を教育し、自分のケアに関する意思決定に患者をより全面的に参加させるなどである。
「患者の活性化」(Patient activation)とは、患者の知識、 技能、能力、自己の健康やケアを管理する意欲のことである。「患者協働」は、より広い概念であり、患者の活性化と、活性化を高め、予防的ケアを受けたり定期的に運動したりするような、患者の積極的な行動を促進するようにデザインされた相互介入を組み合わせたものである 。患者参加は、健康アウトカムの改善、患者ケアの向上、コスト削減 という “3つの目標 “を達成するための戦略のひとつである。このHealth Policy Briefは、Health Affairs 誌2013年2月号に掲載された患者参加に関する主要な調査結果をまとめたものである。
背景
現代の医療は複雑であり、多くの患者は基本的な医療情報やサービスでさえ、入手、処理、伝達、理解するのに苦労している。多くの患者は、ヘルスリテラシーが欠落している。しかも、米国の医療制度は患者の希望やニーズに無関心に見えることが多い。多くの医療従事者は、患者が自らのケアや治療について最善の決断を下すために必要な情報を提供できていない。また、患者が詳細な情報を得たとしても、圧倒されたり、自分の選択に自信が持てなかったりすることもある。ヘルスリテラシーの低い患者は、自分自身のケア方法に関する指示に従うことや、薬の服用などの治療レジメンを守ることが困難である。
このような問題を認識し、2001年に出された医学研究所の報告書「Crossing the Quality Chasm:21世紀の新しい医療システム)は、”患者中心”の医療システムを実現するための改革を求めた。この報告書では、”患者個人の嗜好、ニーズ、価値観を尊重し、それに応える医療を提供し、患者の価値観がすべての臨床上の決定を導くようにする”システムを構想している。この認識から、一部ではあるが、患者協働という分野が生まれた。
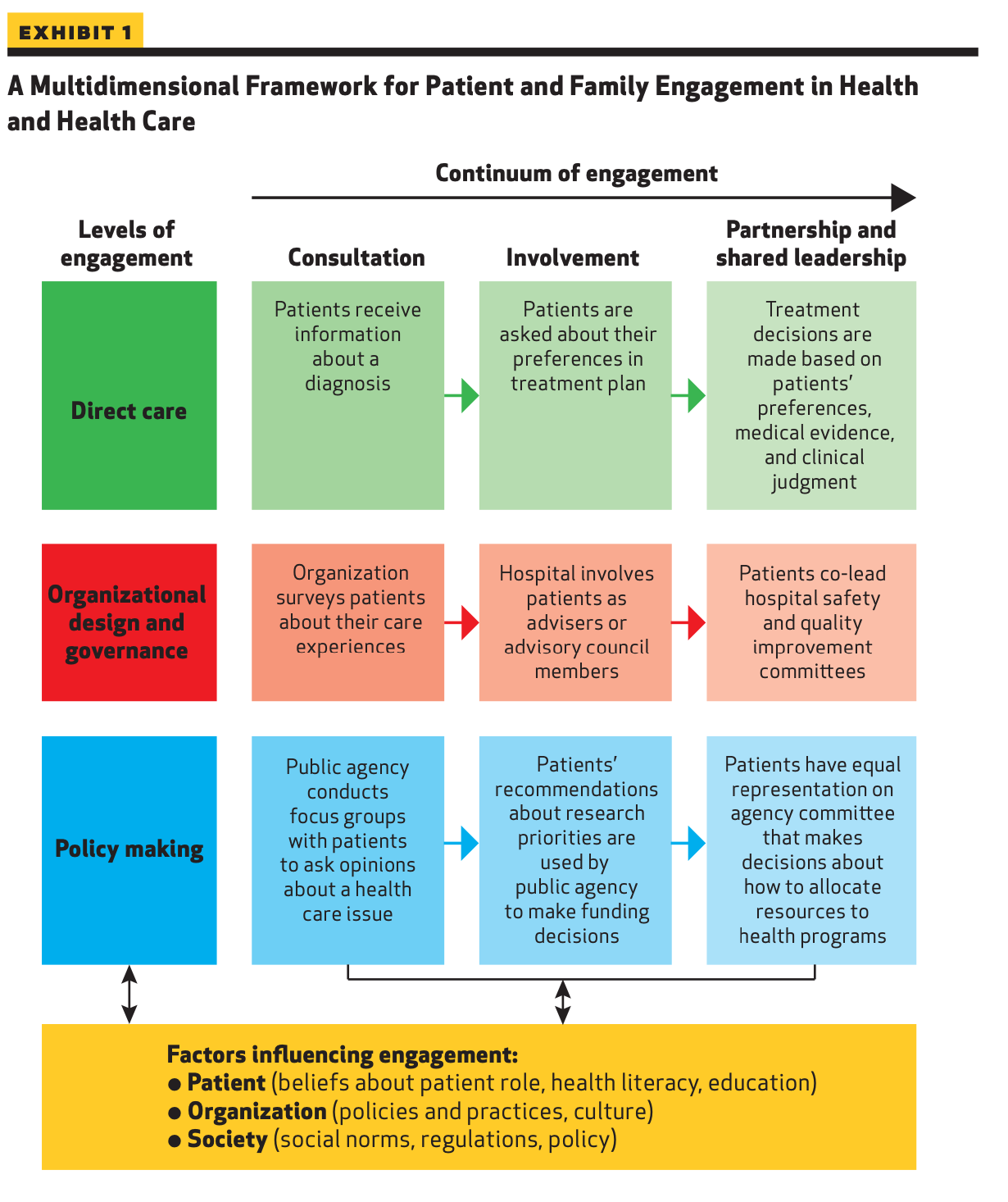
患者協働には様々な側面がある。American Institutes for Re-searchのKristin Carman氏と共著者は、患者協働を主に3つのレベルで概念化したフレームワークを提案している(図表1) 。
第一のレベルは患者への直接ケアであり、患者が病状に関する情報を得たり、患者を治療したりすることである。この協働の形により、患者と医療提供者は、医学的エビデンス、患者の好み、臨床的判断に基づいて意思決定を行うことができる。第二のレベルである組織設計とガバナンスでは、医療機関が患者のニーズに可能な限り対応できるよう、消費者の意見を求める。第3のレベルである政策立案では、公衆衛生やヘルスケアにおける政策、法律、規制について、地域や社会が下す決定に消費者が関与する。
Carmanと共著者らが述べた第一レベルの関与に合致する戦略のひとつは、共有意思決定である。まず、医療提供者と患者は意思決定が必要であることを認識しなければならない。次に、利用可能な最良のエビデンスを手に入れ、理解することである。最後に、患者の嗜好を治療の決定に取り入れることである。
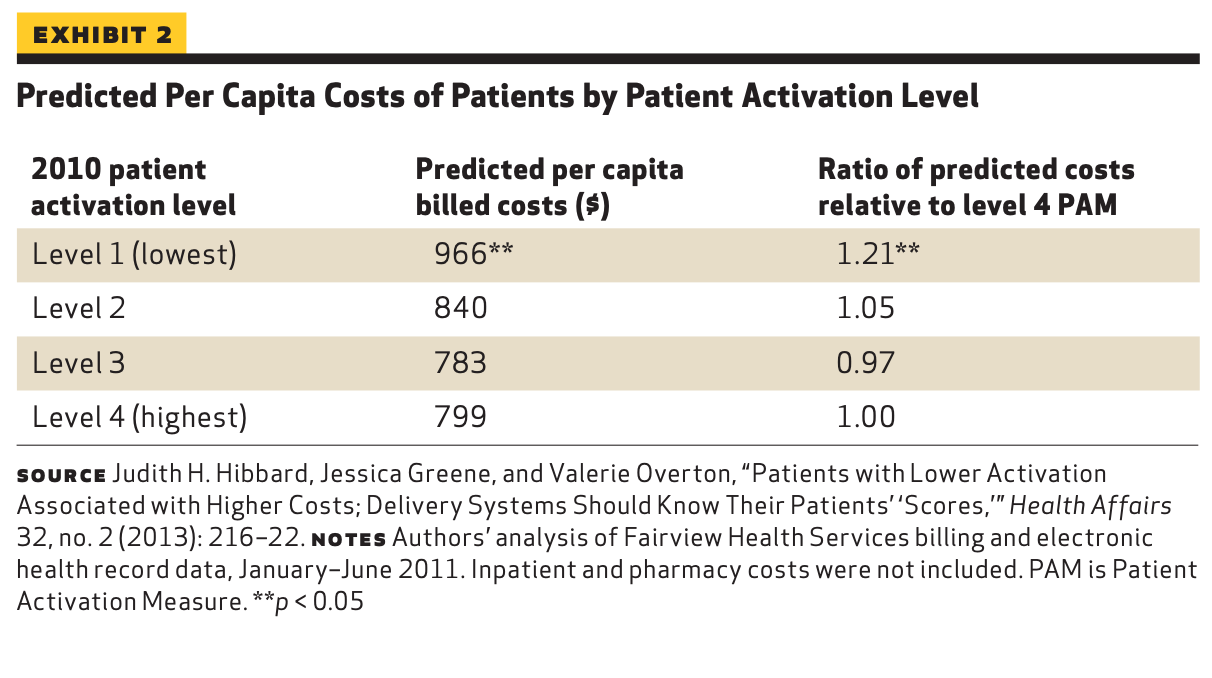
患者の活性化:多くの研究で、”活性化”された患者、すなわち、自分の健康や医療を管理するスキル、能力、意欲を持つ患者は、活性化されていない患者と比較して、より良い健康アウトカムを、より低いコストで経験することが示されている。オレゴン大学のジュディス・ヒバード(Judith Hibbard)氏は、患者のエンゲージメントのレベルを定量化するために、”患者活性化指標”を開発した。Hibbard氏と共同研究者らは、ミネソタ州の大規模医療提供システムであるFairview Health Ser-vicesにおいて、患者の活性化スコアと医療費との関係を調査した。30,000人以上の患者を分析した結果、活性化スコアが最も低い患者、すなわち、自分の健康管理に積極的に関与するスキルや自信が最も低い患者は、健康状態やその他の要因で調整した後でも、活性化レベルが最も高い患者より平均8〜21%高い医療費がかかることがわかった(図表2)。そして、患者の活性化スコアは医療費の有意な予測因子であることが示された。
より広範な患者参加
Carmanと共著者たちが述べている第2、第3のレベルのエンゲージメントと一貫しているのは、医療機関が患者のニーズや嗜好を満たすように組織化し、その嗜好がより広範な対応を形成するのに役立つようなプログラムである。例えば、Conversation ProjectとConversation Ready Projectは、終末期ケアに関する患者の態度や選択肢を引き出し、医療者がその選択肢に沿ったケアを提供できるようにするための2つの取り組みである。
何が問題なのか?
研究者たちは、効果的な患者エンゲージメントと活性化戦略を実行するために克服しなければならない多くの共通要因や障害を明らかにしてきた。患者の性格や性向に起因するものもあれば、医療提供者の性格や性向に起因するものもある。
患者を巻き込む要因:患者が効果的に共同意思決定に参加するためには、ある程度のヘルスリテラシーが必要である。
多様な背景:具体的には、文化的な違い、性別、年齢、教育などの要因によって、患者の関与の度合いが左右されるという。その結果、多様な文化的背景や社会経済的地位にある患者を効果的に関与させるためには、臨床医や医療提供システムの側に、言語スキルや宗教的信念に対する認識や理解など、特定の能力が要求される可能性がある。
認知の問題:ロバート・ニースとエクスプレス・スクリプ ツの共同研究者は、人間の意思決定能力や注意力を維持する能力には限界があることはよく知られており、それが患者との関わりの障壁になっていると指摘している。
コストを考えることへの嫌悪:特に患者を理解させるのが難しいと思われるのが、医療に関する意思決定においてコストを考慮することである。
医療提供者が関与する要因:Health Af-fairs誌2013年2月号で繰り返し取り上げられているテーマは、患者協働戦略を実施するためには、医療現場の文化や運営を大きく変える必要があるということである。時間的制約、医療従事者のトレーニング不足、インセンティブの欠如、情報システムの欠点など、多くの障壁が研究によって指摘されている。臨床医が第一の障壁として最も頻繁に指摘したのは時間的制約であった。
政策的意味合いは何か?
連邦や州の政策立案者は、医療費を削減し、質を向上させるための戦略として、患者協働を促している。
次の課題は何か?
患者協働型医療が重要であることは、これまでにも証明されているが、患者協働型医療のベストプラクティスを決定するため、また患者協働型医療とコスト削減の関係をより完全に実証するためには、さらなる研究が必要であるというのが、この分野の専門家の意見である。その一方で、医療機関に患者協働に対する責任を負わせるために、かなりの努力が続けられている。
例えば、全米医療質保証委員会(National Committee for Quality Assurance)は、医療計画や医療機関が提供するケアの質を追跡調査する非営利団体であるが、患者が自分の健康やケアにどれだけ積極的に関与しているかを判断するために、様々な評価を義務づけている。例えば、患者中心の医療施設(patient-centered medical home)の要件を満たしていると認定されたい医療機関は、臨床医が患者の意思決定に関与しているか、あるいは患者が病状を管理するためのサポートを提供しているかどうかを問う患者調査を実施しなければならない。しかし、医療機関が患者にどのように、またどの程度関与しているかを測定し、個人の健康維持・増進の可能性をフルに発揮させるために、さらに多くのことができるはずだという点では、広く意見が一致している。
【開催日】2023年12月13日(水)